بیماری اوتیسم: علائم، علتها و راههای درمان و تشخیص آن

اوتیسم یا درخودماندگی یک بیماری عصبیرفتاری پیچیده است که شامل نقایصی در تعاملات اجتماعی، مهارتهای گفتاری و ارتباطی همراهبا رفتارهای خشک و تکراری است. بهعلت طیف وسیع علایم این بیماری به این بیماری اختلال طیف اوتیسم (ASD) گفته میشود. این گستره طیف وسیعی از علایم، مهارتها و سطوحی از نقایص را در بر میگیرد. شدت ASD میتواند از نقصی که موجب بروز محدودیتهای جزئی در زندگی طبیعی میشود تا ناتوانیهای ویرانگری که نیاز به مراقبتهای اساسی دارند، متغیر باشد.
کودکان مبتلا به اوتیسم دارای مشکلاتی در زمینهی ارتباط برقرار کردن هستند. آنها در زمینهی درک افکار و احساس دیگران مشکل دارند و نمیتوانند احساسات خود را بوسیلهی کلمات یا حرکات، حالات چهره و لمس کردن بیان کنند. یک کودک مبتلا به ASD که خیلی حساس است، ممکن است با شنیدن صداها، لمس کردن، بوها یا مشاهدهی صحنههایی که برای دیگران طبیعی بهنظر میرسد، دچار مشکل شده و حتی درد بکشد. کودکان اوتیسمی ممکن است دارای حرکات بدنی تکراری و تقلیدی مانند تکان خوردن مداوم، قدم زدن یا حرکات تکراری دست باشند. آنها ممکن است واکنشهای غیرطبیعی دربرابر دیگران داشته باشند، به اشیاء بچسبند، در مقابل تغییر در روالهای خود مقاومت کنند یا اینکه دارای رفتار تهاجمی یا آسیب به خود باشند. در برخی مواقع ممکن است بهنظر برسد که آنها توجهی به مردم، اشیاء یا فعالیتهای اطراف خود ندارند. برخی از کودکان مبتلا به اوتیسم ممکن است دچار تشنج شوند و گاهی هم این تشنجها تا زمان نوجوانی بروز نمیکنند.
برخی افراد مبتلا به اوتیسم تا حدودی از نظر شناختی دچار مشکل هستند. برخلاف اختلال شناختی معمولتر که ویژگی آن تأخیر نسبی برابر در تمام حوزههای توسعه است، افراد اوتیسمی توسعهی مهارتی نابرابری را از خود نشان میدهند. آنها ممکن است دارای مشکلاتی در حوزههای خاص بهویژه در مسئلهی ارتباط برقرار کردن با دیگران باشند. اما بااینحال ممکن است دارای مهارتهای توسعهیافتهی غیرمعمولی در دیگر ابعاد مانند نقاشی، ساخت موسیقی، حل مسائل ریاضی یا بهخاطر سپردن موضوعات باشند. آنها ممکن است در آزمونهای هوش غیر زبانی نمرهی متوسط و حتی بالاتر از متوسط بگیرند.

علایم اوتیسم بهطور معمول طی سه سال اول زندگی تظاهر مییابند. برخی کودکان از بدو تولد نشانههایی دارند. برخی ظاهرا ابتدا طبیعی هستند ولی ناگهان وقتی به سن ۳۶-۱۸ ماهگی میرسند، این علایم را بروز میدهند. بااینحال برخی از افراد، علایم اختلالات ارتباطی را تا زمانیکه تقاضای محیطی از حد تواناییهایشان فراتر نرود، نشان نمیدهند. میزان شیوع اوتیسم درمیان پسران چهار برابر دختران است و بهنظر نمیرسد که این بیماری دارای مرزهای نژادی، قومی یا اجتماعی باشد. درآمد خانواده، سبک زندگی یا سطح تحصیلات والدین تأثیری روی احتمال ابتلای یک کودک به اوتیسم ندارند.
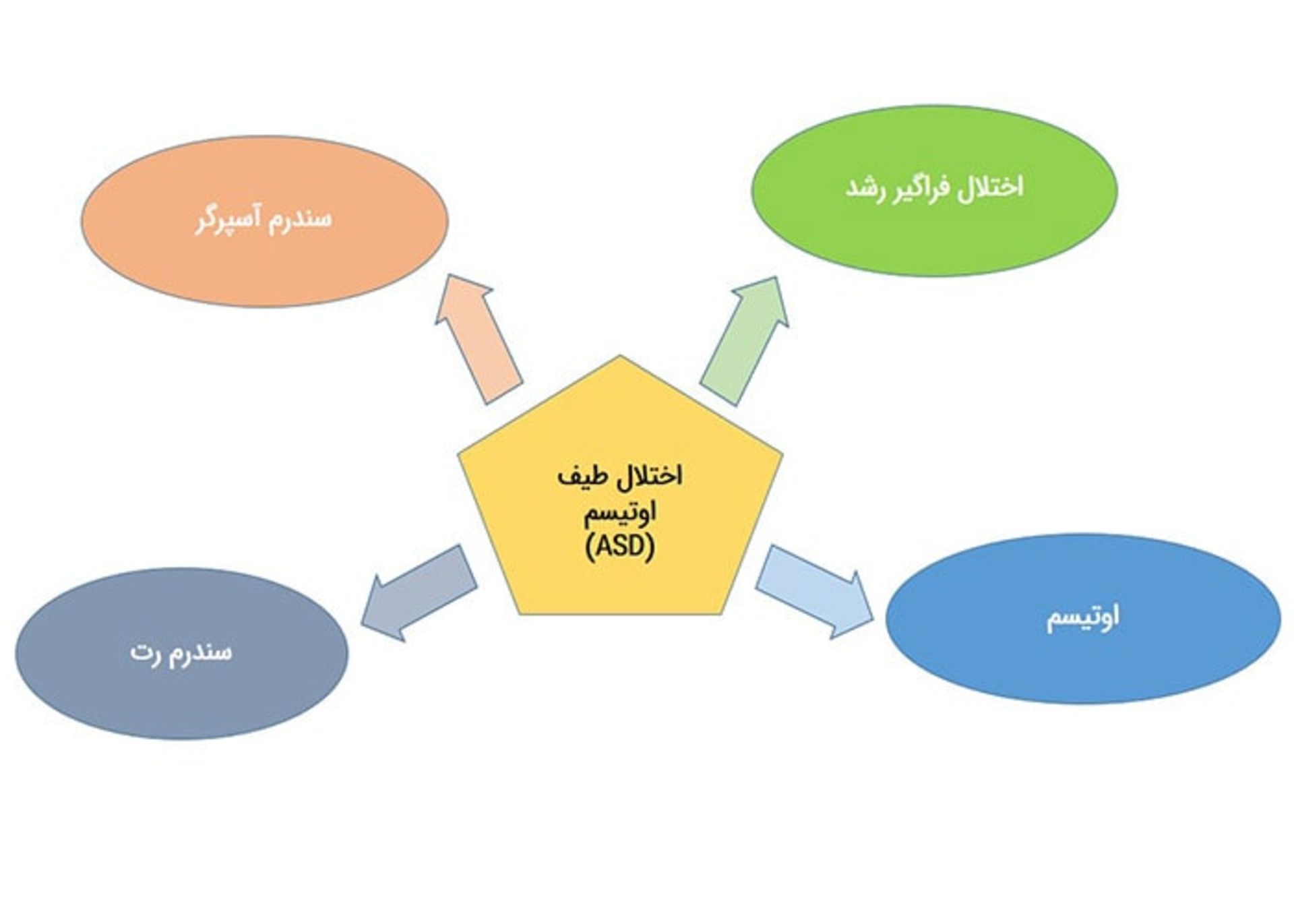
گفته میشود که شیوع اوتیسم رو به افزایش است، هرچند این امر آشکار نیست که آیا این افزایش مرتبط با پیشرفت در تشخیص این بیماری است یا اینکه یک افزایش حقیقی در شیوع بیماری وجود دارد. اوتیسم یکی از اختلالاتی است که امروزه با عنوان اختلالات طیف اوتیسم مطرح میشوند. اختلالات قبلی که هماکنون در سایهی تشخیص ASD یا یک اختلال ارتباط اجتماعی طبقهبندی میشوند، عبارتاند از:
اختلال اوتیستیک یا اوتیسم: این همان چیزی است که بیشتر افراد با شنیدن نام اوتیسم آن را تصور میکنند. این وضعیت به مشکلاتی در زمینهی تعاملات اجتماعی، ارتباط برقرار کردن و بازیهای تخیلی در کودکان کمتر از سه سال اشاره دارد.
سندرم آسپرگر: این کودکان مشکلات گفتاری ندارند. آنها در آزمونهای هوش، نمرهای متوسط و بالاتر میگیرند، اما دچار برخی مشکلات اجتماعی و محدودیت علایق مانند کودکان مبتلا به اختلال اوتیسم هستند. درواقع سندرم آسپرگر انتهای ملایم طیف اوتیسم است. یک فرد مبتلا به سندرم آسپرگر ممکن است خیلی باهوش باشد و از پس زندگی خود برآید. او ممکن است واقعا روی موضوعات مورد علاقهی خود تمرکز کرده و یکسره دربارهی آنها بحث کند. اما او ازلحاظ اجتماعی مشکلاتی دارد.
اختلال فراگیر رشد یا PDD: این بیماری با عنوان اوتیسم غیرمعمول (atypical autism) نیز شناخته میشود. این نوع مشکل شامل کودکانی میشود که دارای برخی از رفتارهای اوتیسمی هستند ولی در دیگر گروهها طبقه بندینمیشوند.
اختلال از هم گسیختگی کودکی: این کودکان حداقل برای دوسال، دارای توسعهی طبیعی هستند و سپس برخی از مهارتهای ارتباطی و اجتماعی خود را از دست میدهند. این مورد اختلال بسیاری نادری است که وجود آن بهعنوان یک اختلال جداگانه در میان بسیاری از متخصصان حوزه سلامت روان مورد شک و تردید است.
سندرم رت: این سندرم قبلا در گروه اختلال طیف اوتیسم طبقهبندی میشد اما اکنون تأیید شده است که علت سندرم رت، ژنتیکی است. کودکان مبتلا به سندرم رت که عمدتا دختران هستند، در آغاز دارای توسعهی طبیعی هستند اما پس از مدتی مهارتهای ارتباطی و اجتماعی خود را از دست میدهند. در فاصلهی ۴-۱ سالگی، حرکات تکراری دست جای استفادهی هدفمند از دست را میگیرد. کودکان مبتلا به سندرم رت معمولا دچار مشکلات شناختی جدی میشوند.
تاریخچه اوتیسم
از اوایل دههی ۱۹۰۰ از واژهی اوتیسم برای اشاره به طیف وسیعی از مشکلات عصبیروانشناختی استفاده میشد. اما این اصطلاح از کجا آمد و چگونه دانش دربارهی اوتیسم تغییر کرد؟
اصطلاح اوتیسم از واژهی یونانی اوتوس (autos) که بهمعنای خود است، گرفته شده است. این اصطلاح وضعیتی را تشریح میکند که در آن یک فرد از تعاملات اجتماعی کنار گذاشته شده است، بهعبارت دیگر او تبدیل به یک خود ایزوله شده است. یوجین بلولر روانپزشک سوئیسی نخستین فردی بود که از این اصطلاح استفاده کرد. او در سال ۱۹۱۱ برای اشاره به برخی از علایم مرتبط با اسکیزوفرنی از این کلمه استفاده کرد. در دههی ۱۹۴۰ پژوهشگران آمریکایی از واژهی اوتیسم برای تشریح کودکان دارای مشکلات عاطفی یا اجتماعی استفاده کردند. لئو کانر پزشکی از دانشگاه جان هاپکینز برای توصیف رفتار چندین کودک که دارای رفتار انزواطلبی بودند، واژهی اوتیسم را به کار برد. در همان زمان هانس آسپرگر دانشمندی آلمانی وضعیت مشابهی را شناسایی کرد و نام آن را سندرم آسپرگر نامید.
تا دههی ۱۹۶۰ در ذهن بسیاری از پژوهشگران، اوتیسم و اسکیزوفرنی بیماریهایی مرتبط با هم بودند. پس از آن بود که متخصصان پزشکی بهتدریج درک جداگانه از اوتیسم در کودکان حاصل کردند. از دههی ۱۹۶۰ تا دههی ۱۹۷۰ پژوهشهای مرتبط با درمان اوتیسم روی داروهایی نظیر LSD، شوک الکتریکی و تکنیکهای تغییر رفتاری تمرکز داشت. مورد آخری روی درد و تنبیه متکی بود. در جریان دههی ۱۹۸۰ تا دههی ۱۹۹۰، نقش درمان رفتاری و استفاده از محیطهای یادگیری بهشدت کنترل شده بهعنوان درمانهای اصلی بسیاری از اشکال اوتیسم و مشکلات مرتبط مطرح شد. هماکنون اساس درمان اوتیسم رفتار درمانی و گفتار درمانی است.
علت اوتیسم چیست؟
از آن جایی که فراوانی اوتیسم در برخی از خانوادهها بیشتر است، بیشتر پژوهشگران بر این باورند که احتمالا ترکیبات خاصی از ژنها هستند که روی استعداد یک کودک در ابتلا به این بیماری اثرگذارند. اما عوامل خطرساز دیگری هم وجود دارند که احتمال داشتن فرزند مبتلا به اوتیسم را افزایش میدهند؛ برای مثال افزایش سن پدر یا مادر در هنگام بچهدار شدن، احتمال داشتن یک فرزند مبتلا به اوتیسم را افزایش میدهد. هنگامی که یک زن باردار در معرض داروها یا مواد شیمیایی خاصی قرار میگیرد، احتمال بروز اوتیسم در فرزند او بیشتر میشود. این عوامل خطرساز عبارتاند از الکل، مشکلات متابولیکی مادری نظیر دیابت و چاقی و استفاده از داروهای ضدتشنج در دوران بارداری. در برخی موارد، اوتیسم با فنیلکتونوری درمان نشده (PKU) و سرخچه (سرخک آلمانی) نیز مرتبط بوده است. جنجالهای زیادی بر سر موضوع ارتباط اوتیسم و واکسیناسیون در کودکان وجود داشته است، اما شواهدی مبنی بر اینکه واکسیناسیون موجب اوتیسم شود، وجود ندارد. پژوهشگران در زمینهی اینکه محیط روانشناختی یک کودک مانند نحوهی مراقبت از کودک بتواند موجب اوتیسم شود، نیز شواهد محکمی ندارند. برخی پژوهشها نشان میدهند که این بیماری ممکن است حاصل وجود ناهنجاریهایی در مناطقی از مغز باشد که ورودیهای حسی را پردازش میکنند و در فرایند پردازش زبان نیز نقش دارند.
آیا واکسنها موجب اوتیسم میشوند؟
نتایج پژوهشها آشکار است: واکسنها موجب اوتیسم نمیشوند. مطالعات بسیاری در راستای یافتن ارتباطی در این زمینه انجام شده است که هیچکدام نتوانستهاند وجود چنین ارتباطی را تأیید کنند.
مجادلهی ارتباط واکسن سرخک - اوریون- سرخجه (MMR) با بروز اوتیسم
این تردید زمانی آغاز شد که در سال ۱۹۹۸، پژوهشگران انگلیسی مقالهای را منتشر کردند که در آن گفته شده بود واکسن سهگانهی سرخک - اوریون- سرخجه (MMR) موجب اوتیسم میشود. در این مطالعه تنها ۱۲ کودک مورد بررسی قرار گرفته بودند اما توجه زیادی را بهخود جلب کرد. در همان زمان، افزایش قابلتوجهی در شمار کودکانی که مبتلا به اوتیسم تشخیص داده میشدند، اتفاق افتاد. یافتههای این مقاله منجر به این شد که پزشکان دیگری نیز دربارهی ارتباط احتمالی بین واکسن سهگانه و اوتیسم مطالعاتی انجام دهند. حداقل ۱۲ مطالعه انجام شد که هیچکدام نتوانست چنین ارتباطی را تأیید کند.

یک بررسی دربارهی مطالعهای که در سال ۱۹۹۸ انجام شد، پرده از برخی از مشکلاتی که در اجرای این مطالعه وجود داشت، برداشت. ژورنالی که این مقاله را منتشر کرده بود، درنهایت آن را استرداد کرد تا دیگر پژوهشها با نتایج آن درگیر نشوند. مشکلات دیگری نیز وجود داشت. برای مثال پژوهشگران متوجه شدند که وکیلی که بهدنبال ارتباط بین واکسنها و اوتیسم بود، چیزی حدود نیم میلیون دلار به پژوهشگر ارشد مطالعه پرداخت کرده بود.
مجادلهی ارتباط تیمروزال با اوتیسم
یک سال پس از مطالعهی انگلیسی نگرانی از وجود ارتباط بین واکسن و اوتیسم به سمت مادهای که در واکسن کودکان مورد مصرف قرار میگرفت، هدایت شد. این ماده که تیمروزال نامیده میشود، حاوی جیوه است. جیوه فلزی است که در سطوح بالا برای مغز و کلیهها مضر است. پزشکان از تیمروزال برای پیشگیری از رشد باکتریها و قارچها در واکسنها استفاده میکردند. شواهدی وجود نداشت که مقادیر کم استفاده شده در مواد دارویی موجب شود آنها زیانبار شوند. بااینحال تا سال ۲۰۰۱ این ماده از اکثر واکسنهای کودکان حذف شد.
برای مطالعهی این اینکه آیا تیمروزال با اوتیسم ارتباطی دارد یا نه، پژوهشگران کودکانی را که واکسنهای حاوی این ماده را دریافت کرده بودند، مورد بررسی قرار دادند. آنها کودکانی که این واکسنها را دریافت کرده بودند با آنهایی که این واکسن را دریافت نکرده بودند، مورد مقایسه قرار دادند. مرکز کنترل و پیشگیری از بیماریها در آمریکا ۹ مطالعهی مختلف را برای بررسی ارتباط احتمالی بین تیمروزال و اوتیسم مورد حمایت قرار داد. نتیجهی این مطالعات چنین ارتباطی را تأیید نکرد. علاوهبر این، تشخیص موارد بیماری اوتیسم بعد از اینکه سازندگان واکسن مادهی تیمروزال را از بیشتر واکسنهای کودکان حذف کردند، همچنان روبهافزایش بود (امروزه مقدار کمی از این ماده در واکسنهای علیه بیماریهای دیفتری، کزاز و ﺳﯾﺎهﺳرفه که با عنوان DTaP و DTaP-Hib شناخته میشوند، وجود دارد).
پژوهشگران همچنین بررسی کردند که آیا تمام واکسنهای مورد نیاز برای کودکان زیر سن دو سال با هم موجب آغاز اوتیسم میشوند یا نه. کودکان در ۱۵ ماه نخست زندگی، ۲۵ نوبت واکسن دریافت میکنند. برخی از افراد نگران بودند که دریافت همهی آنها در اوایل زندگی ممکن است منجر به توسعهی اوتیسم در آنها شود. اما مرکز کنترل و پیشگیری از بیماریها گروههایی از کودکان را که واکسنها را طبق برنامهی توصیه شده دریافت کرده بودند با آنهایی که واکسنها را با تأخیر دریافت کرده یا اصلا واکسنی دریافت نکرده بودند، مورد مقایسه قرار داد. تفاوتی در شیوع اوتیسم درمیان این دو گروه مشاهده نشد.
در سال ۲۰۰۴، کمیتهی بازرسی سلامت ایمنیسازی از مؤسسهی پزشکی گزارشی را در ارتباط با این موضوع منتشر کرد. پژوهشگران تمام مطالعاتی که دربارهی ارتباط بین واکسنها و اوتیسم انجام شده بودند، منتشر شده یا منتشر نشده را مورد بررسی قرار دادند. آنها در یک گزارش ۲۰۰ صفحهای، بیان کردند که شواهدی که تاییدکنندهی ارتباط بین واکسنها و اوتیسم باشد، موجود نیست.
انواع اوتیسم
در طول زمان روانپزشکان روش سیستماتیکی را برای تشریح اوتیسم و وضعیتهای مرتبط توسعه دادهاند. تمامی این اختلالات تحت عنوان اختلالات طیف اوتیسم شناخته میشوند. این اختلالات براساس شدت علایم به سه سطح طبقهبندی میشوند. اصطلاح اختلال فراگیر رشد قبلا استفاده میشد ولی دیگر مورد استفاده قرار نمیگیرد. اگر قبلا یک کودک PDD خوانده میشد، تحت معیار جدید تشخیص آن باید ASDباشد.

علایم اوتیسم کداماند؟
یکی از علایم مشترک در همهی انواع اوتیسم، ناتوانی در ارتباط برقرار کردن و تعامل با دیگران است. درواقع برخی از افراد مبتلا به اوتیسم اصلا قادر به ارتباط برقرار گردن نیستند. دیگران ممکن است دارای دشواریهایی در زمینه تفسیر زبان بدن یا حفظ یک مکالمه باشند. علایم مرتبط با اوتیسم ممکن است شامل رفتارهای غیرطبیعی در حوزههای زیر باشد:
- علاقه به اشیاء یا اطلاعات خاص
- واکنش به احساسات
- هماهنگی فیزیکی
این علایم معمولا در اوایل توسعهی بیماری قابل مشاهدهاند. بیشتر کودکان مبتلا به اوتیسم شدید، تا سن سه سالگی تشخیص داده میشوند.
اختلال طیف اوتیسم میتواند در افراد مختلف به اشکال مختلفی تظاهر پیدا کند. این بیماری یک ناتوانی توسعهای است که روی برقراری ارتباط، رفتار و تعاملات افراد مبتلا تأثیر میگذارد. علت منحصر به فردی برای آن وجود ندارد و علایم آن میتوانند از بسیار خفیف تا بسیار شدید متغیر باشد. برخی از کودکان مبتلا نخستین علایم را هنگامی که فقط چند ماهه هستند، بروز میدهند. برخی دیگر چند ماه اول زندگی ظاهرا دارای توسعهی طبیعی بوده و پس از آن علایمی در آنها بروز میکند.
در نیمی از کودکان مبتلا تا سن ۱۲ ماهگی علایم بیماری قابل مشاهده است و تقریبا ۹۰-۸۰ درصد از موارد نهایتا تا دو سالگی علایم بیماری را بروز میدهند. کودکان مبتلا به ASD علایمی را در سرتاسر زندگی خود خواهند داشت اما این امر نیز امکانپذیر است که با افزایش سن بهتر شوند.

مهارتهای اجتماعی
کودک مبتلا به ASD در ارتباط برقرار کردن با دیگران دچار اوقات سختی میشود. مشکلات مرتبط با مهارتهای اجتماعی از رایجترین علایم هستند. فرد مبتلا شاید بخواهد که روابط نزدیکی داشته باشد اما ممکن است نداند که چگونه این کار را انجام دهد. اگر کودکی دچار این مشکل باشد، او ممکن است برخی از علایم اجتماعی را هنگامی که ۱۰-۸ ماهه است، نشان دهد. این علایم شامل هر یک از موارد زیر میشوند:
- قادر نیست در یک سالگی در مقابل شنیدن نام خود واکنشی نشان دهد
- علاقهای به بازی، اشتراک یا صحبت با دیگر افراد ندارد
- ترجیح میدهد که تنها باشد
- از تماس جسمی پرهیز میکند
- از تماس چشمی اجتناب میکند
- وقتی که ناراحت است، دلداری دادن دیگران را دوست ندارد
- احساسات دیگران را درک نمیکند
- وقتی که دیگران میخواهند او را از زمین بلند کنند، یا راه رفتن را به او آمورش دهند، بازوهای خود را باز نمیکند.
- ارتباطهای کلامی

حدود ۴۰ درصد از کودکان مبتلا به اختلالات طیف اویسم اصلا صحبت نمیکنند و بین ۳۰-۲۵ درصد برخی از مهارتهای گفتاری را طی طفولیت فرا میگیرند اما بعدا آنها را از دست میدهند. برخی از کودکان مبتلا به ASD دیرتر صحبت کردن را آغاز میکنند. بیشتر این افراد دارای مشکلاتی در زمینهی گفتاری هستند، نظیر:
- تأخیر در صحبت کردن و کسب مهارتهای گفتاری
- صدای یکنواخت و روباتیک
- پژواکگویی (تکرار کلمات)
- داشتن مشکل در زمینهی کاربرد ضمایر (برای مثال بهجای تو میگوید من)
- عدم استفاده یا استفادهی بهندرت از زبان اشاره و عدم واکنش به اشارهی دیگران
- ناتوانی در باقی ماندن روی موضوع هنگام صحبت یا پاسخگویی به سوالات
- عدم تشخیص کنایه و شوخی
- الگوهای رفتاری
- کودکان مبتلا به ASD دارای رفتاری غیرطبیعی یا علایقی غیرمعمول هستند. مثالهایی در این مورد عبارتاند از:
- رفتارهای تکراری مانند تکان دادن دست، تکان خوردن، پرش یا چرخش
- حرکات مداوم (قدم زدن) و رفتار بیش از حد
- چسبیدن به فعالیتها یا اشیاء خاص
- مقید بودن به روالهای خاص (و ناراحت شدن زمانیکه یک روال حتی کمی دچار تغییر شود)
- حساسیت بسیار نسبت به لمس، نور و صدا
- عدم مشارکت در بازیهای وانمودی یا تقلید رفتار دیگران
- عادات بهانهگیری از غذا
- عدم هماهنگی، شلختگی
- رفتار تکانشگری (عمل بدون تفکر)
- رفتار تهاجمی هم با خود و هم با دیگران
- دورهی توجه کوتاه

کشف علایم و نشانههای اختلال طیف اوتیسم
هرچه درمان اختلال ظیف اوتیسم سریعتر آغاز شود، احتمال مؤثر بودن آن بیشتر است. بنابراین آگاهی از علایم و نشانههای این بیماری بسیار مهم است. اگر در کودکی مراحل توسعهی خاصی که در ادامه به آنها اشاره میشود، دیده نشود یا اینکه با تأخیر اتفاق بیفتد، لازم است که به پزشک متخصص اطفال مراجعه شود.
- لبخند زدن در ۶ ماهگی
- تقلید حالات چهره یا صداها در ۹ ماهگی
- درآوردن صداهایی از خود در ۱۲ ماهگی
- حرکات (اشارهای یا تکان دادن دست) در ۱۴ ماهگی
- سخن گفتن تکواژهای در ۱۶ ماهگی و استفاده از دو کلمه یا بیشتر در ۲۴ ماهگی
- انجام بازیهای وانمودی در ۱۸ ماهگی
پزشکان چگونه اوتیسم را تشخیص میدهند؟
تشخیص زودهنگام میتواند موجب تفاوت عظیمی در زندگی کودکان مبتلا به اختلال طیف اوتیسم و خانوادهی آنها شود. بااینحال، تشخیص ASD همیشه آسان نیست. هیچ تست آزمایشگاهی برای آن موجود نیست، بنابراین پزشک روی مشاهدهی رفتار کودکان و شنیدن نگرانیهای والدین آنها تکیه میکند. ASD دارای طیف وسیعی از علایم است. برخی از افرادی که در این طیف قرار دارند، دارای اختلالات روانی شدیدی هستند. برخی دیگر ممکن است بسیار باهوش بوده و قادر به زندگی مستقل باشند. اینکه آیا یک کودک دچار این وضعیت است یا نه، طی تشخیص دو مرحلهای اوتیسم که با متخصص اطفال آغاز میشود، مشخص میشود.

بررسی و معاینه کودک: متخصصان اطفال نخستین گام فرایند تشخیص اوتیسم هستند. هر کودکی در سنین ۱۸ و ۲۴ ماهگی مورد بررسی قرار میگیرد، حتی اگر بهنظر نرسد که دارای علایم اوتیسم باشد. در این بررسیها، پزشکِ اطفال، کودک را تماشا کرده و با اوصحبت میکند. همچنین از والدین او سوالاتی در زمینهی سابقهی خانوادگی ابتلا به اوتیسم و رشد و رفتار کودک خواهد پرسید.
- آیا کودک در ۶ ماهگی لبخند زده است؟
- آیا او در سن ۹ ماهگی صداها و حالات چهره را تقلید کرده است؟
- آیا او در ۱۲ ماهگی سعی کرده است از خود صداهایی درآورد؟
- آیا دارای رفتارهای غیرطبیعی و تکراری است؟
- آیا با برقراری تماس چشمی مشکل دارد؟
- آیا با دیگر تعامل برقرار کرده و تجربیات خود را به اشتراک میگذارد؟
- آیا وقتی چیزی سعی دارد توجه او را به خود جلب کند، او واکنش نشان میدهد؟
- ایا تُن صدای او یکنواخت است؟
- آیا او واکنش دیگران را درک میکند؟
- آیا او نسبت به نور، صدا یا دما حساس است؟
- آیا در زمینهی خواب یا گوارش او مشکلاتی وجود دارد؟
- آیا گرایش به آزردگی یا خشم در او دیده میشود؟
پاسخ به این سوالات در غربالگری کودک بسیار مهم است. اگر همه چیز بررسی شد و جای نگرانی وجود نداشت، این پایان این بررسی است. اما اگر کودک دچار مشکلات توسعهای بود یا پزشک نگرانیهایی دربارهی او داشت، لازم است برای آزمایشها بیشتر به متخصص مراجعه شود.

آزمایشها دیگر برای تشخیص اوتیسم
اگر کودک نیاز به آزمایشها بیشتری داشته باشد، احتمالا به همکاری گروهی از متخصصان ASD شامل متخصص اطفال، پاتولوژیست گفتار و زبان و کار درمانگر نیاز خواهد بود. همچنین ممکن است نیاز به همکاری یک متخصص اطفال توسعهای و متخصص اعصاب نیز باشد. این ارزیابی معمولا برای بررسی موضوعاتی مانند سطح شناختی کودک، تواناییهای گفتاری و دیگر مهارتهای زندگی نظیر غذا خوردن، لباس پوشیدن و رفتن به توالت انجام میشود. برای تشخیص رسمی بیماری کودک باید استانداردهای راهنمای تشخیصی و آماری اختلالات روانی (DSM-5) را که توسط انجمن روانپزشکی آمریکا منتشر شده است، برآورده سازد. برای اینکه یک کودک مبتلا به اوتیسم تشخیص داده شود، باید دارای مشکلاتی در زمینههای زیر باشد:
اول: چالش در زمینه ارتباط برقرار کردن و تعاملات اجتماعی: برای کودکان مبتلا به ASD ارتباط گرفتن با دیگران یا پیشبینی واکنش دیگران، درک علایم اجتماعی، ایجاد تماس چشمی یا داشتن یک مکالمه دشوار است. آنها ممکن است دیرتر از کودکان طبیعی سخن گفتن را آغاز کنند. آنها همچنین ممکن است در مواقع نیاز به مهارتهای ماهیچهای برای فعالیتهایی نظیر ورزش، نقاشی یا نوشتن مشکل داشته باشند.
دوم: الگوهای رفتاری محدود و تکراری: کودکان مبتلا به ASD ممکن است دچار حرکات نوسانی بدن یا تکرار الفاظ باشند و هنگامی که روال طبیعی آنها دچار تغییر میشود، احساس ناراحتی کنند. آنها معمولا بهشدت جذب یک موضوع خاص میشوند. همچنین در زمینهی حسی مشکلاتی دارند.
درمان اوتیسم
نوع درمانی که یک کودک برای اختلال طیف اوتیسم دریافت میکند، بستگی به نیازهای فردی او دارد. از آن جایی که ASD یک اختلال طیف است (به این مفهوم که برخی از کودکان دارای علایم خفیفی بوده درحالیکه برخی دیگر دارای علایم شدیدی هستند) و هر کودکی که به آن مبتلا است منحصربهفرد است، درمانهای مختلفی برای بیماری وجود دارد. این درمانها میتوانند شامل درمانهای برای بهبود گفتار و رفتار و گاهی نیز داروهایی برای مدیریت مشکلات دیگر مرتبط با اوتیسم باشد. درمانهایی که یک کودک میتواند از آن بهرهمند شود، بستگی به موقعیت و نیازهای او دارد، اما هدف یکی است: کاهش علایم و بهبود یادگیری و رشد کودک. رویکرد درمان اوتیسم بسته به نیازهای فرد بیمار متغیر است. بهطور کلی این درمانها در گروههای زیر قرار میگیرند.
- درمانهای رفتاری و ارتباطی
- درمانهای رژیمی و پزشکی
- درمانهای مکمل (برای مثال موسیقی یا هنر درمانی)
- درمانهای رفتاری و ارتباطی
درمان اولیه برای اوتیسم شامل برنامههایی است که مربوط به چند حوزهی کلیدی هستند. این حوزهها عبارتاند از رفتار، ارتباط، انسجام حسی، و توسعهی مهارتهای اجتماعی. پرداختن به این موارد نیاز به همکاری نزدیک بین والدین، معلمان، متخصصان آموزشی خاص و متخصصان سلامت روان دارد.
تحلیل رفتار کاربردی (ABA): ABA اغلب در مدارس و کلینیکها برای کمک به کودک برای یادگیری رفتاریهای مثبت و کاهش رفتارهای منفی استفاده میشود. این رویکرد میتواند موجب بهبودی در طیف وسیعی از مهارتها شود و انواع مختلفی از آن برای استفاده در موقعیتهای متفاوت وجود دارد شامل:

رویکرد مبتنی بر روابط و تفاوتهای فردی و توسعهای (DIR): این نوع درمان بیشتر با عنوان فلورتایم (Floortime) شناخته میشود. در این روش کودک بههمراه والد خود در زمین بازی قرار میگیرد و به فعالیتهایی که او دوست دارد، مشغول میشوند. این بهمعنای حمایت از رشد عاطفی و فکری کودک با کمک به او برای یادگیری مهارتهایی در زمینهی ارتباطات و احساسات است.
درمان و آموزش کودکان اوتیسمی و کودکان دارای نقص ارتباطی وابسته (TEACCH): در این روش درمان از نشانههای بصری مانند کارتهای تصاویر برای کمک به یادگیری مهارتهای روزمرهای نظیر لباس پوشیدن استفاده میشود. اطلاعات به بخشهای کوچکی شکسته میشوند (مراحل کوچک) تا او بتواند آسانتر آنها را فرا گیرد.

سیستم ارتباطی تبادل تصویر (PECS): در این رویکرد درمانی بهجای کارتهای تصاویر از نمادهایی استفاده میشود. کودک یاد میگیرد که سوالاتی بپرسد و ازطریق نمادهای ویژه ارتباط برقرار کند.
کاردرمانی: این نوع از درمان به کودک کمک میکند مهارتهای زندگی مانند غذا خوردن و لباس پوشیدن و توالت رفتن را یاد بگیرد و نحوهی ارتباط برقرار کردن با دیگران را بفهمد. هدف از این مهارتها، کمک به استقلال او است.
درمان انسجام حسی: اگر کودک به آسانی توسط چیزهایی نظیر چراغهای روشن، صداهای خاص یا لمس شدن ناراحت میشود، این نوع درمان میتواند به او کمک کند تا با آن نوع اطلاعات حسی برخورد مناسبی داشته باشد.
درمانهای رژیمی و دارویی
هدف از تجویز دارو این است که مشارکت فرد بیمار در فعالیتهایی نظیر درمانهای رفتاری و گفتاری راحتتر شود. به این منظور ممکن است داروهایی که برای درمان اضطراب، مشکلات توجه، افسردگی، بیشفعالی و تکانشگری استفاده میشوند، تجویز شوند. این داروها اوتیسم را درمان نمیکنند (هنوز درمانی برای اوتیسم شناخته نشده است) اما میتوانند در بهبود علایم پشت صحنهی ناتوانی فرد برای حرکت در مسیر یادگیری و رشد مؤثر باشند.
شواهدی وجود دارد که افراد مبتلا به اوتیسم ممکن است دارای کمبودهای خاصی در برخی ویتامینها و مواد معدنی باشند. این کمبودها موجب اختلال طیف اوتیسم نمیشوند. بااینحال مکملهایی ممکن است برای بهبود تغذیه توصیه شوند. ویتامین B و منیزیوم دو مورد از رایجترین مکملهایی هستند که برای افراد مبتلا به اوتیسم توصیه میشوند. البته باید دربارهی استفادهی بیش از حد این مکملها دقت کرد. تغییرات رژیم غذایی نیز ممکن است در درمان برخی از علایم اوتیسم مفید باشند. برای مثال حذف آلرژنها از رژیم غذایی ممکن است موجب بهبود مشکلات مرتبط با رفتار شود.

داروهای مورد استفاده در درمان علایم اوتیسم
هیچ درمانی برای اختلال طیف اوتیسم وجود ندارد و هماکنون دارویی نیز برای درمان آن موجود نیست بااینحال برخی از داروها میتوانند برای درمان علایم مرتبطی نظیر افسردگی، تشنج، بیخوابی و مشکلات تمرکز تجویز شوند. مطالعات نشان دادهاند که بهترین نتیجه، با استفاده از درمانهایی دارویی در ترکیب با درمانهای رفتاری حاصل میشود. ریسپریدون تنها داروی تأیید شده توسط سازمان غذا و داروی آمریکا برای کودکان مبتلا به اختلال طیف اوتیسم است. این دارو میتواند برای کودکان سن ۱۶-۵ سال برای کمک به مشکل تحریکپذیری آنها تجویز شود. برخی از پزشکان در شرایط خاصی داروهای دیگری را نیز ممکن است، تجویز کنند مانند مهارکنندههای انتخابی بازجذب سروتونین (SSRIs)، داروهای ضداضطراب یا داروهای محرک، اما این داروها از طرف سازمان غذا و دارو برای اختلال طیف اوتیسم مورد تأیید قرار نگرفتهاند.
درمانهای مکمل
این درمانها ممکن است به بهبود یادگیری و مهارتهای ارتباطی در برخی افراد مبتلا به اوتیسم کمک کنند. درمانهای مکمل شامل موسیقیدرمانی، حیواندرمانی مثل اسبسواری باشد.
تغذیه
کارشناسان رژیم غذایی خاصی را برای کودکان مبتلا به اختلال طیف اوتیسم توصیه نمیکنند اما دریافت رژیم غذایی مناسب مهم است. برخی از کودکان مبتلا به ASD غذای خود را محدود میکنند و فقط از برخی از غذاها استفاده میکنند یا اینکه والدین آنها با هدف کمک به بهبود علایم سعی میکنند موادی نظیر گلوتن را از رژیم غذایی آنها حذف میکنند. بااینحال هیچ پژوهشی وجود ندارد که تأیید کند حذف گلوتن یا کازئین (پروتئینهای موجود در گندم و شیر) از رژیم غذایی آنها در درمان علایم ASD کمک کننده است و محدود کردن غذاهایی نظیر لبنیات میتواند از توسعهی مناسب استخوانها پیشگیری کند. کودکان مبتلا به اختلال طیف اوتیسم اغلب نسبت به کودکان سالم استخوانهای نازکتری دارند بنابراین مصرف غذاهای سازندهی استخوان اهمیت دارد.
والدین کودکان مبتلا به اوتیسم اغلب با چالشهای فراوانی در زمینهی غذا روبهرو هستند. این مشکلات میتوانند شامل مواردی مانند آلرژیها باشند. یا اینکه ممکن است کودک در هنگام بلع دچار مشکل شود. او ممکن است دارای عادت ناخنک زدن به غذا باشد و از برخی از غذا متنفر باشد و از خوردن آنها اجتناب کند. او همچنین ممکن است در زمینهی هضم غذا نیز دچار مشکل شود.

رژیمهای خاص
شواهد محکمی درمورد اینکه رژیمهای غذایی خاصی بتوانند به کودکان مبتلا به اوتیسم کمک کنند، موجود نیست. اوتیسم یک اختلال مغزی پیچیده است. اگرچه شاید بهنظر برسد که حذف برخی از غذاهای خاص میتواند به بهبود علایم کودک کمک کند، این کار ممکن است حقیقتا موحب آسیب بیشتر شود. برای مثال کودکان مبتلا به اوتیسم اغلب دارای استخوانهای نازکتری هستند. محصولات لبنی حاوی مواد مغذی هستند که میتوانند به استحکام بیشتر استخوانها کمک کنند. رژیم غذایی کودک باید تأمینکنندهی نیازهای تغذیهای او باشد و به بهبود علایم بیماری او کمک کند. بهترین کار مشورت با پزشک و متخصص تغذیه است. آنها به طراحی یک رژیم غذایی مناسب برای کودک کمک میکنند. برخی از کودکان مبتلا به اوتیسم دارای مشکلات گوارشی نظیر یبوست، درد شکم، یا حالت تهوع و استفراغ هستند. پزشک با توصیهی یک رژیم غذایی مناسب میتواند از بدتر شدن این علایم جلوگیری کند. باید بهخاطر داشت که نیازهای تغذیهای با گذشت زمان دچار تغییر میشوند. مشورت با متخصص تغذیه کمک میکند که رژیم غذایی کودک نیازهای او را هماهنگ با رشد او برآورده سازد.
آیا مکملها مفیدند؟
بسیاری از مطالعات نشان میدهند که مکملها میتوانند موجب تقویت تغذیه و تسکین برخی از علایم ASD شوند. برای مثال:
اسیدهای چرب: اسیدهای چرب ضروری (EFAs) به توسعهی مغز و سیستم ایمنی کمک میکنند. امگا ۳ و امگا ۶ ترکیبات مهمی در این زمینه هستند. بدن این ترکیبات را نمیسازد بنابراین لازم است که از غذاها یا مکملها تأمین شوند. امگا ۳ در غذاهای دریایی وجود دارد. امگا ۶ نیز در گوشت، تخممرغ، لبنیات و روغنهای گیاهی وجود دارد.
پروبیوتیکها: بدن برای انجام عمل هضم به باکتریهای خوب نیاز دارد. این باکتریها در دستگاه گوارش زندگی میکنند. مکملهای پروبیوتیکی حاوی این میکروبهای مفید هستند. این مواد همچنین در کنترل تورم و التهاب نیز کمک میکنند که هر دوی اینها ارتباط نزدیکی با اوتیسم دارند.
ویتامینها و مواد معدنی: این موضوع برای کودکان اوتیسمی معمول است که مقادیر کافی از این مواد را دریافت نکنند. علت، عادات غذایی سختگیرانه کودک مبتلا است. مکملهای مواد معدنی و ویتامینی میتوانند به ایجاد تعادل در سیستم کودک و اطمینان از اینکه او همهی مواد مغذی مورد نیاز بدنش را دریافت میکند، کمک کنند.
یک رژیم غذایی سالم برای کودک اهمیت زیادی دارد اما تنها یک قطعهی مهم از پازل است. پزشک کودک به ایجاد تعادل بین تغذیه و درمانهای دارویی و روانشناختی کمک میکند. یک رژیم غذایی مناسب میتواند در کاهش علایم اوتیسم و اثربخشی دیگر درمانها مؤثر باشد.
آیا میتوان از بروز اوتیسم پیشگیری کرد؟
پزشکان نمیدانند که دقیقا چه چیزی موجب اوتیسم میشود اما آنها اعتقاد دارند که ژنها بیشترین نقش را در زمینهی ابتلای یک کودک به اوتیسم دارند. در موارد نادری هم پزشکان میگویند که اگر مادر در دوران بارداری با مواد شیمیایی خاصی مواجه شود، نوزاد ممکن است با نقایص تولد متولد شود اما تشخیص اوتیسم در نوزاد متولد نشده ممکن نیست.
اگرچه نمیتوان از داشتن یک کودک مبتلا به اوتیسم جلوگیری کرد، ولی با انجام تغییراتی در سبک زندگی میتوان میزان خطر را کاهش داد:
- زندگی سالم: انجام چکاپهای معمول، مصرف رژیمهای غذایی متعادل، ورزش، مراقبتهای قبل از زایمان و مصرف تمام ویتامینها و مکملهای توصیه شده.
- عدم مصرف دارو در دوران بارداری: قبل از مصرف هر نوع دارویی باید با پزشک مشورت کرد. این امر بهخصوص دربارهی برخی از داروهای ضدتشنج اهمیت زیادی دارد.
- اجتناب از مصرف الکل: در هنگام بارداری از مصرف هرگونه مشروبات الکی باید اجتناب کرد.
- درمان مشکلات سلامتی موجود: اگر فردی مبتلا به بیماری سلیاک یا بیماری فنیلکتونوری باشد، لازم است از توصیههای پزشک برای کنترل این وضعیتها پیروی کند.
- انجام واکسیناسیون: باید قبل از بارداری واکسن سرخچه (سرخک آلمانی) دریافت شود. این کار میتواند از بروز اوتیسم مرتبط با سرخچه جلوگیری کند.

آیا ممکن است افراد بالغ نیز مبتلا به اختلال اوتیسم تشخیص داده شوند؟
اختلال طیف اوتیسم معمولا در کودکان کم سن تشخیص داده میشود. والدین کودکان از همان ابتدا مراقب علایم کلاسیکی نظیر عدم تماس چشمی، حرکات تکراری و مباحث حسی هستند. علاوهبر این تمام کودکان توسط متخصص اطفال از نظر وجود علایم مرتبط با بیماری مورد بررسی قرار میگیرند. بنابراین اکثر موارد اختلال طیف اوتیسم تا سن دوسالگی تشخیص داده میشوند.
البته زمان چندانی از دورهای که در آن برخی از کودکان بدون تشخیص درست و قرارگیری در دستهی اختلالات طیف اوتیسم، برچسب ناتوان ذهنی را دریافت میکردند، نمیگذرد و این کودکان دیروز ممکن است افراد بالغ امروز باشند که بیماری آنها به درستی تشخیص داده نشده است.
اگر فردی فکر میکند که ممکن است دچار این اختلال باشد، احتمالا در ابتدا دارای علایم نسبتا خفیفی بوده است که بیماری او در همان مراحل تشخیص داده نشده است. اما اگر فردی دارای علایم شدیدتری باشد احتمالا اشتباه تشخیصی رخ داده است. درگذشته در بسیاری از موارد اختلال طیف اوتیسم با اختلال کمبود توجه، اختلال وسواس یا دیگر مشکلات روانی اشتباه گرفته میشد.
برخی از بزرگسالان هنگامی که میبینند کودک آنها یا یکی از اعضای خانواده مبتلا به اوتیسم تشخیص داده شده است، بهدنبال تشخیص اختلال طیف اوتیسم در خود هستند. برخی نیز هنگامی که برای بیماری دیگری تحت درمان قرار میگیرند، ممکن است متوجه این وضعیت شوند.
برخی از افراد هم خودشان وارد عمل میشوند تا ببینند که آیا علایم و عادات آنها ممکن است ناشی از ASD باشد. مشکل اینجا است که رویکرد مشخصی برای تشخیص ASD در افراد بالغ وجود ندارد. درواقع یافتن متخصص اوتیسم بزرگسالان دشوار است. یکسری آزمونهای خودارزیابی نیز برای بزرگسالان وجود دارد که البته این ابزارها بهخوبی تأیید نشدهاند و بهخودیخود نمیتوانند تشخیصی حاصل کنند اما میتوانند نقطهی شروع خوب و موضوعی برای بحث با پزشک باشند.
یکی از دلایلی دشواری تشخیص ASD در افراد بالغ، این است که فرد بالغ قادر به مدیریت و حتی پنهان کردن علایم خود است. همچنین این موضوع دشوار است که اطلاعاتی دربارهی کودکی و توسعهی فرد بهدست آید. هنگام تشخیص بیماری در کودک والدین او مشارکت دارند اما دربارهی فرد بالغ ممکن است چنین وضعیتی نباشد. اگر والدین او قادر به مشارکت و پاسخگویی باشند، شاید پزشک بخواهد با آنها صحبت کند. مسیر تشخیص اختلال اوتیسم در یک فرد بالغ ساده نیست اما بدون توجه به اینکه فرد به کدام مسیر برود، این مسئله مهم است که او بتواند مهارتهای لازم برای مقابله با ضعفهای خود را پیدا کند.
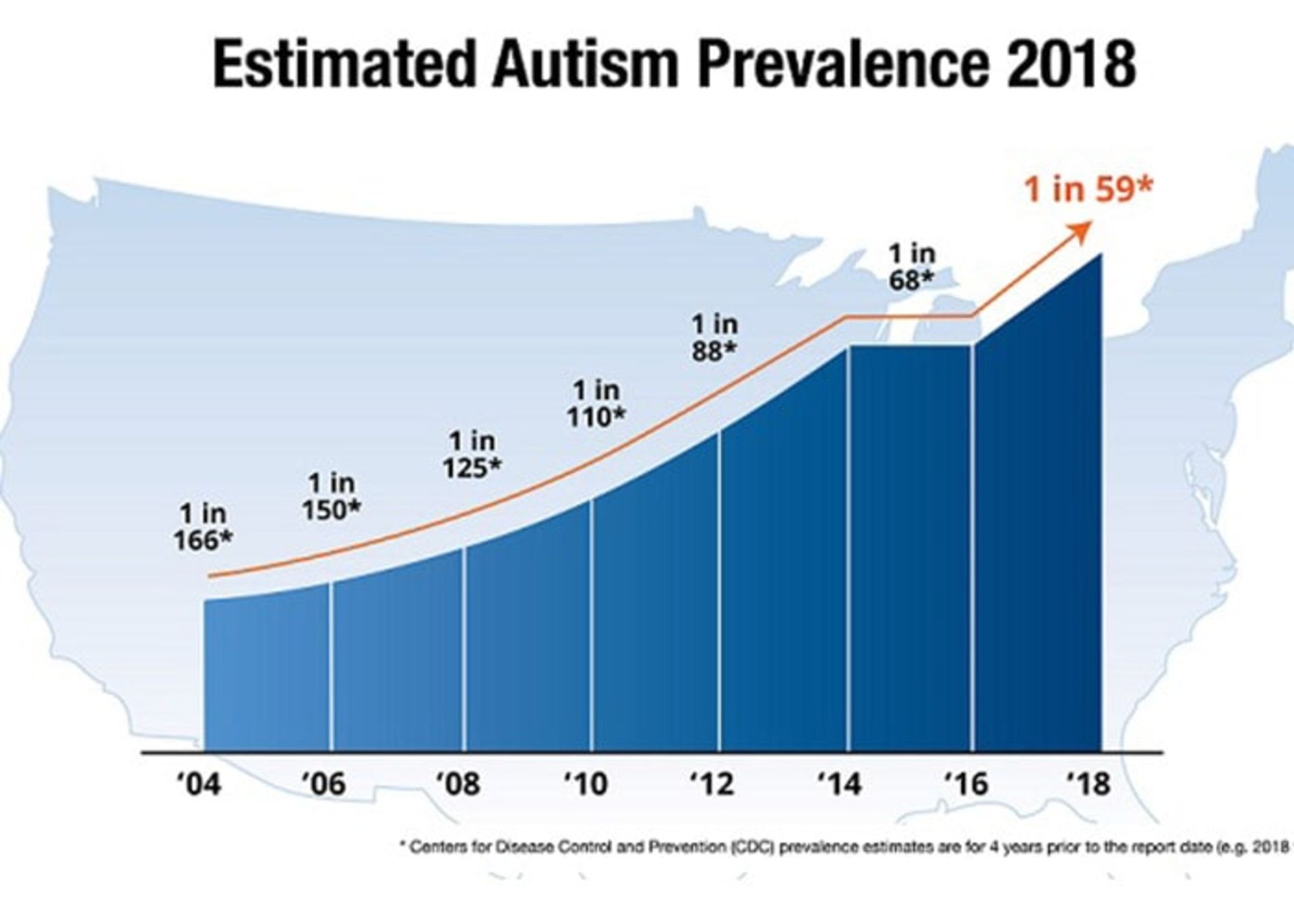
میزان شیوع اوتیسم
میزان شیوع اوتیسم طبق گزارش مرکز کنترل و پیشگیری در میان کودکان آمریکایی در سال ۲۰۱۸، یک مورد از هر ۵۹ تولد بوده و میزان شیوع در حال افزایش بوده است. سازمان جهانی بهداشت فراوانی بیماری را در کل جهان یک مورد در هر ۱۶۰ تولد برآورد کرده است. در ایران هم طبق یک گزارش فراوانی موارد اوتیسم یک مورد از هر ۱۵۰ تولد گزارش شده است.