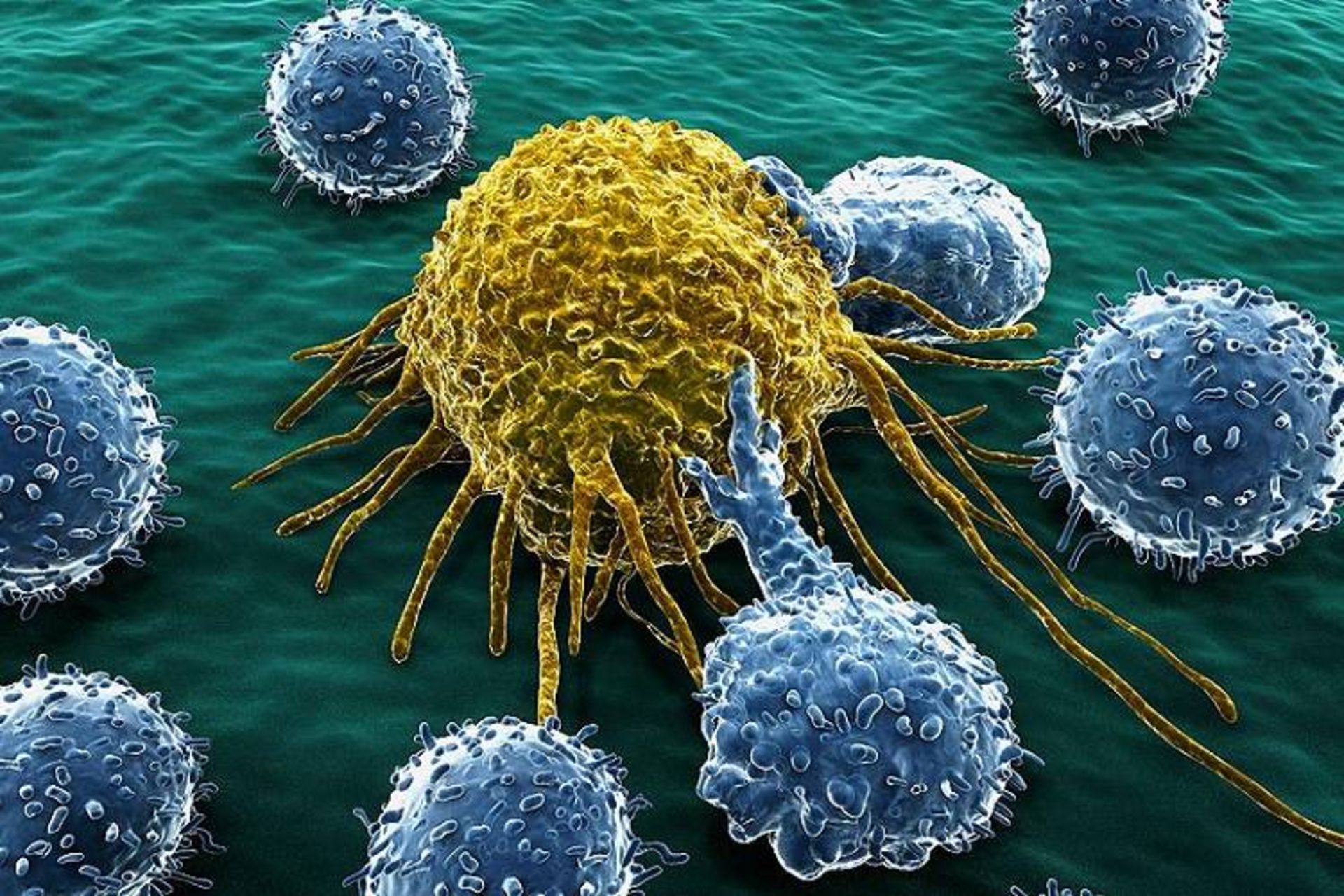
کشف نوع جدیدی از گیرنده سلول ایمنی میتواند مسیر را برای نوع جدیدی از درمان سرطان مبتنیبر سلولهای T بگشاید که قادر است بدون نیاز به درمان شخصی به انواع مختلفی از سرطانها در بیماران انسانی حمله کند. پژوهشگران کاشف این روش، بر این نکته تأکید میکنند که آزمایشها هنوز در مراحل اولیه بوده و تنها در موش و سلولهای انسانی در آزمایشگاه و نه در بیماران زنده مورد آزمایش قرار گرفته است. اما نتایج اولیه امیدوارکننده بوده و نشان میدهد که ممکن است ما در آستانهی پیشرفتی چشمگیر در درمانهای مبتنیبر سلول T قرار گرفته باشیم.
سلولهای T نوعی از سلولهای سفید خون هستند که در عملکرد سیستم ایمنی نقش دارند. وقتی سلولهای T در اثر تماس با سلولهای خارجی یا ناقص فعال میشوند، به این سلولها حمله کرده و در مبارزه با عفونت و بیماری کمک میکنند. در درمان مبتنیبر سلول T (رایجترین نوع آن کارتیسلتراپی نامیده میشود)، دانشمندان از این عملکرد سلولهای T بهرهبرداری کرده و آن را درجهت حمله به سلولهای تومور خاص هدایت میکنند. در کارتیسلتراپی، پزشکان سلولهای T را از خون بیمار استخراج میکنند و آنها را در آزمایشگاه، ازطریق ژنتیکی مهندسی میکنند تا بتوانند بهطور خاص سلولهای سرطان را شناسایی کنند و مورد هدف قرار دهند.
برخی از محدودیتهای تکنیک مذکور آن است که سلولهای T ویرایششده تنها قادر به تشخیص انواع معدودی از سرطانها هستند و بهعلت یک گیرندهی سلول T که آنتیژن لکوسیت انسانی (HLA) نامیده میشود، کل درمان باید برای افراد مختلف شخصیسازی شود. آنتیژن لکوسیت انسانی به سلولهای T کمک میکند که سلولهای سرطانی را شناسایی کند اما این آنتیژن بین افراد مختلف، متفاوت است. کشف جدید همینجا وارد عمل میشود. پژوهشگران در مطالعهی جدید، تحت هدایت دانشمندان دانشگاه کاردیف در بریتانیا از غربالگری CRISPR–Cas9 برای کشف نوع جدیدی از TCR در سلولهای T استفاده کردند: مولکول گیرندهای بهنام MR1.
عملکرد MR1 ازنظر غربالگری و تشخیص سلولهای سرطانی مشابه با HLA است، اما این مولکول برخلاف HLA در جوامع انسانی زیاد متغیر نیست؛ برایناساس شاید بتوان درمانی مبتنیبر سلولهای T توسعه کرد که برای دامنهی وسیعتری از مردم به کار رود (حداقل در تئوری).
پژوهشگران میگویند ما هنوز به آنجا نرسیدهایم، اما نتایج آزمایشهای اولیه که شامل MR1 بوده، امیدوارکننده است؛ اگرچه قبل از تأیید اینکه این درمان برای انسانها مناسب است، نتایج باید بهطور ایمن در آزمایشهای بالینی تکرار شود.
در آزمایشهای آزمایشگاهی با استفاده از سلولهای انسانی، سلولهای T مجهز به مولکول MR1، چندین خط سلول سرطانی (ریه، ملانوم، لوکمیا، کولون، سینه، پروستات، استخوان و تخمدان) را که HLA مشترکی نداشتند، از بین بردند.

آزمایشهایی که روی موشهای مبتلا به لوکمیا انجام شد و در آن سلولهای MR1 به جانوران تزریق شد، شواهدی را از پسرفت سرطان نشان داد و طول عمر این موشها نسبتبه گروه کنترل بیشتر شد. درحال حاضر، ما هنوز نمیدانیم که چنین روش درمانی روی کدام انواع سرطان اثر دارد اما بهگفتهی پژوهشگران، نتایج اولیه حاکی از آن است که این روش درمان روی طیف وسیعی از سرطانها مؤثر خواهد بود. اگر این اثرات در انسان تکرار شود، میتوانیم به آیندهی روشن در درمان مبتنیبر سلول T امیدوار باشیم. آلاسدیر رانکین، از خیریهی سرطان خون Bloodwise که در این پژوهش مشارکتی نداشته است، میگوید:
این پژوهش راه جدیدی را برای هدف قرار دادن سلولهای سرطان باز میکند که کاملا هیجانانگیز است، اگرچه برای درک مکانیسم دقیق فرایند آن باید پژوهشهای بیشتری انجام شود.
به این منظور، گام بعدی پژوهشگران علاوهبر سازماندهی آزمایشهای بالینی آینده، کسب دانش بیشتر درمورد مکانیسمهایی است که MR1 را قادر میسازد تا سلولهای سرطانی را در سطح مولکولی شناسایی کنند. قبل از اینکه بتوانیم این روش را بهعنوان درمان جهانی سرطان اعلام کنیم، کارهای زیادی باید انجام داد اما بهنظر میرسد که کشفیات جالبی در آینده حاصل خواهد شد. اندرو اسول، متخصص ایمنیدرمانی میگوید:
درمان سرطان به کمک سلولهای T محدودشده به MR1 چشماندازی را ترسیم میکند که در آن یک نوع از سلول T میتواند انواع زیادی از سرطانها را در تمام جوامع از بین ببرد. پیش از این، کسی باور نمیکرد چنین امری ممکن باشد.
یافتههای پژوهش جدید در مجلهی Nature Immunology گزارش شده است.
نظرات