واکسن mRNA؛ عصری جدید در واکسنشناسی
واکسن مبتنی بر RNA که ساخت آن نسبتا سریع و ارزان و استفاده از آن احتمالا بیخطرتر است، میتواند قاصد کنترل سریعتر شیوع بیماریهای عفونی ازجمله کووید ۱۹ باشد. در این مطلب به برخی از مباحث مرتبط با این نوع واکسنپرداخته میشود.
خلاصه
- واکسنهای RNA با تحویل توالی mRNA به بدن عمل میکنند که برای آنتیژن خاصی از عامل بیماریزا رمزگذاری شده است و وقتی در بدن تولید میشود، آنتیژن به وسیلهی سیستم ایمنی شناسایی و برای مبارزه با پاتوژن واقعی آماده میشود.
- تولید واکسنهای RNA سریعتر و ارزانتر از واکسنهای سنتی و بیخطرتر است؛ زیرا با استفاده از عناصر عفونی تولید نمیشود.
- تولید واکسنهای RNA مبتنی بر آزمایشگاه و مقیاسپذیر است و امکان پاسخ سریع در برابر همهگیریهای بزرگ را فراهم میکند.
- بیشتر پژوهشهای کنونی در حوزهی واکسنهای RNA برای بیماریهای عفونی (اغلب در عفونتهای ویروسی و در موارد معدودی درعفونتهای باکتریایی مانند سل) و سرطان است که در چندین کارآزمایی بالینی مرحله ابتدایی در حال بررسی هستند و همچنین پژوهشهای اولیهای در مورد پتانسیل واکسنهای RNA برای آلرژیها درحال اجرا است.
مقدمه
واکسنها از بیماریهای بسیاری پیشگیری میکنند و هر سال جان بسیاری از مردم را نجات میدهند. واکسیناسیون یکی از بزرگترین داستانهای موفقیت پزشکی مدرن است که به میزان زیادی شیوع بیماریهای عفونی نظیر سرخک را کاهش داده و برخی از بیماریها مانند آبله را ریشهکن کرده است.
واکسنهای متداول معمولا حاوی ارگانیسمهای بیماریزای غیرفعالشده یا پروتئینهایی هستند که بهوسیلهی پاتوژن ساخته میشوند (آنتیژن) و با تقلید از عامل عفونی عمل میکنند. آنها پاسخ ایمنی بدن را تحریک میکنند تا درصورتیکه در آینده در معرض عامل عفونی قرار گیرد، بتواند سریعتر و کارآمدتر در برابر آن واکنش نشان دهد. رویکردهای متداول، امکان ساخت واکسن محافظتی بادوام در برابر انواع مختلفی از بیماریهای خطرناک فراهم میکنند. با وجود این موفقیتها، همچنان موانع بزرگی پیش روی ساخت واکسن علیه انواع مختلف پاتوژنهای عفونی وجود دارد؛ خصوصا آنهایی که بهتر میتوانند از پاسخ ایمنی تطبیقی فرار کنند.
رویکردهای رایج واکسن در برابر پاتوژنهایی که دارای سرعت تکامل بالایی هستند به آن اندازه مؤثر نبوده است؛ مانند آنفلوانزا یا تهدید بیماریهای نوظهوری مانند ویروسهای زیکا یا ابولا. واکسنهای مبتنی بر RNA به خاطر زمان تولید کوتاه و اثربخشی بیشتر میتوانند در این حوزهها مؤثر واقع شوند. فراتر از بیماریهای عفونی، واکسنهای RNA دارای پتانسیل درمانی جدید برای بیماریهای مهمی مانند سرطان هستند.
علاوه بر این موارد، مانع اصلی در بیشتر واکسنهای ویروسهای نوظهور، اثربخشی رویکردهای معمول نیست؛ بلکه نیاز به ساخت سریعتر و کاربرد واکسن در مقیاس وسیع است. بنابراین ساخت پلتفرمهای واکسن قویتر و تطبیقپذیرتر ضرورتی فوری است.
رویکردهای مورد استفاده برای ساخت واکسن ویروس کرونا
برای مشاهدهی تصویر در اندازهی بزرگ روی آن کلیک کنید.
سابقه واکسنهای mRNA
احتمال ساخت واکسنهای mRNA از دههی ۱۹۹۰ وجود داشت، زمانیکه پژوهشگران برای اولینبار mRNA را به موشها تزریق کردند و موجب تولید آنتیبادی شدند. مطالعهی بعدی مربوط به سال ۱۹۹۲ بود که نشان داد تزریق mRNA رمزکنندهی وازوپرسین موجب پاسخ فیزیوژیکی در موشهای صحرایی میشود. بااینحال، نتایج اولیه امیدوارکننده منجر به سرمایهگذاری چشمگیری درزمینهی توسعهی درمانهای مبتنی بر mRNA نشد. در این سالها، تحویل mRNA خطرناک بود. موشها گاهی اوقات به خاطر التهاب بیشازحد پس از دریافت RNA میمردند. در این موشها واکنشی فعال میشد که با عنوان «پاسخ ایمنی ذاتی» شناخته میشود که استراتژی غیرهدفمندی است که پستانداران از آن برای مقاومت در برابر هر چیزی که ممکن است مضر باشد، استفاده میکنند. این مانعی جدی بود، زیرا پژوهشگران نمیتوانستند بدون درک این مسئله که چگونه این پاسخ را سرکوب کنند، واکسن mRNA کاربردی بسازند.
داستان از اواسط دههی ۲۰۰۰ شروع به تغییر کرد وقتی پژوهشگران کشف کردند که چگونه میتوان خطر التهاب را حدف کرد یا کاهش داد. مشخص شد ایجاد تغییراتی در ساختار برخی از بازهای RNA درعین حال که عملکرد آنها را تغییر نمیدهد، احتمال بروز التهاب را کاهش میدهد. درواقع، این افزودنیها مانع از این میشوند که حسگرهای سلول در برابر mRNA تزریقشده واکنش بیشازحدی نشان دهد.
در طول دههی گذشته، نوآوریهای فنی مهم و سرمایهگذاری پژوهشی موجب شده است تا mRNA به ابزار درمانی امیدوارکنندهای در زمینهی ساخت واکسن و درمان جایگزینی پروتئین تبدیل شود. حوزهی واکسنهای mRNA با سرعت بالایی درحال پیشرفت است و طی چند سال گذشته حجم بالایی از دادههای پیشبالینی جمع شده است و چندین کارآزمایی بالینی در انسان آغاز شده است. دادهها حاکیاز آن است که واکسنهای mRNA دارای پتانسیل حل بسیاری از چالشهای موجود در زمینهی توسعه واکسن هم برای بیماریهای عفونی و هم سرطان هستند.
استفاده از واکسنهای mRNA برای مبارزه با دنیاگیری کووید ۱۹
در ماه جولایی سال ۲۰۲۰، شرکتهای مدرنا و فایزر مطالعات واکسنهای mRNA خود را هر کدام روی حدود ۳۰ هزار نفر آغاز کردند، با این امید که نشان دهند واکسن آنها در گروههای بزرگی از افراد بیخطر است و ازنظر ایجاد ایمنی در برابر ویروس کرونا مؤثر است. با نتایجی که در ماه نوامبر منتشر شد، جهان گامی بهسوی اولین واکسن mRNA و راهی برای مهار دنیاگیری کووید ۱۹ نزدیک شد. اخیرا مدرنا اعلام کرد که واکسنش در کارآزمایی بزرگی ۹۴/۵ درصد مؤثر بوده است. این خبر یک هفته پس از آن منتشر شد که شرکتهای فایزر و بیوانتک اعلام کردند واکسن کووید آنها بیش از ۹۰ درصد مؤثر است.
واکسن mRNA چیست و چگونه کار میکند؟
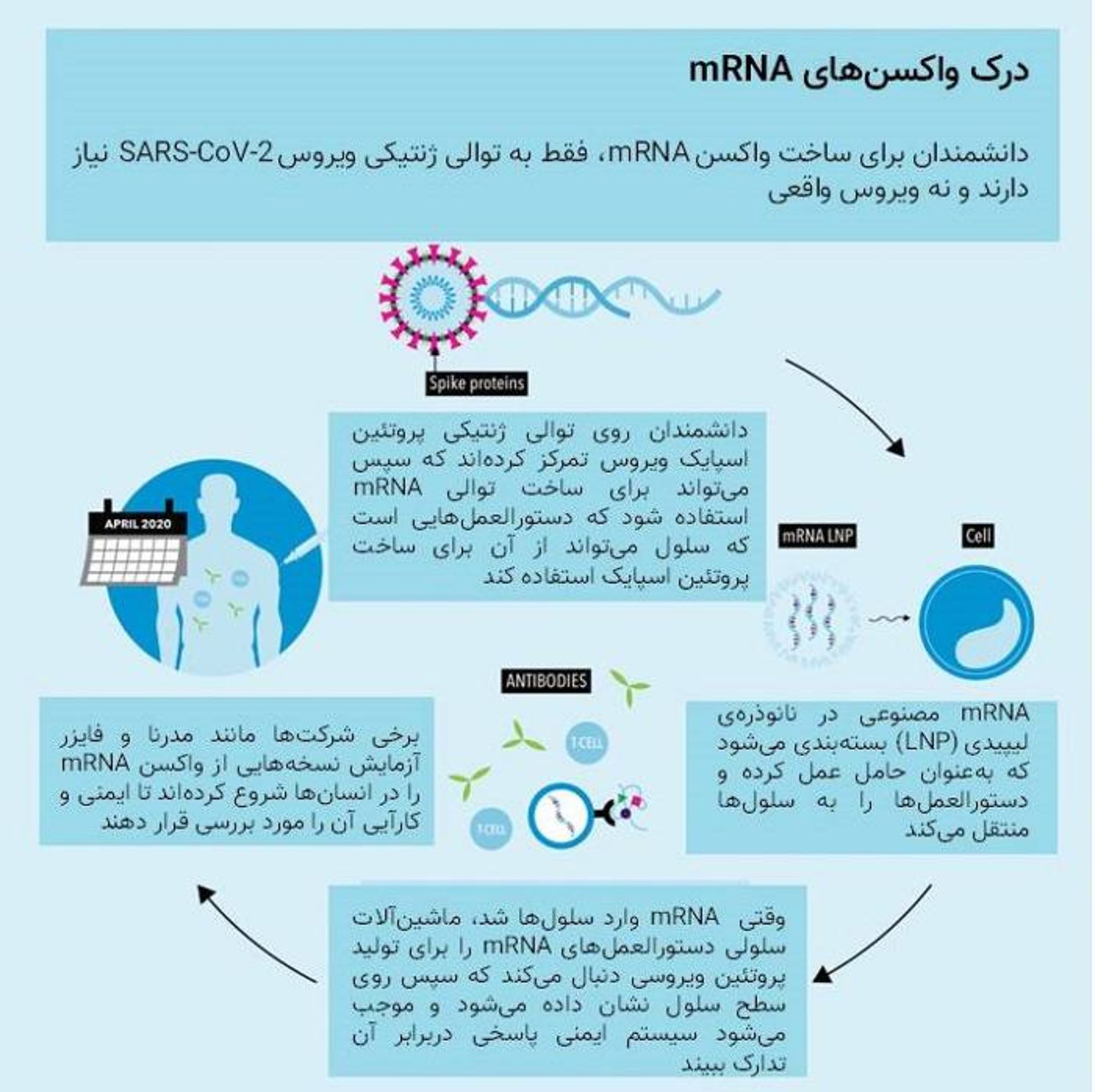
درون بدن انسان، RNA پیامرسان (mRNA) اطلاعاتی را فراهم میکند که از آن برای ساخت پروتئینها استفاده میشود که سلولها و بافتهای ما را تنظیم میکنند. اما ویروسها از RNA برای هدف شیطانی استفاده میکنند. آنها فاقد ماشینآلات سلولی برای تکثیر خود هستند، بنابراین به سلولهای سالم حمله میکنند و درون آنها تکثیر میشوند و گاهی موجب بیماری یا مرگ میشود.
واکسنها سیستم ایمنی را آموزش میدهند تا قسمتی از ویروس را که موجب بیماری میشود، تشخیص دهد. واکسنها بهطور معمول حاوی ویروسهای ضعیفشده یا پروتئینهای تخلیصشده خاص ویروس هستند. اما واکسن mRNA متفاوت است، زیرا بهجای تزریق پروتئین ویروسی، فرد مادهی ژنتیکی (mRNA) را دریافت میکند که کدکنندهی پروتئین ویروسی است. وقتی این دستورالعملهای ژنتیکی به بازو تزریق میشود، سلولهای عضلانی از آن برای ساخت پروتئین ویروسی استفاده میکنند. این روش شبیه کاری است که SARS-CoV-2 در طبیعت انجام میدهد اما mRNA موجود در واکسن فقط قطعهای مهم از پروتئین ویروسی را رمزگذاری میکند. این رویکرد بدون ایجاد بیماری، به سیستم ایمنی پیشنمایشی از ویروس واقعی نشان میدهد و به آن فرصت میدهد تا آنتیبادیهای قدرتمندی را طراحی کند که درصورت عفونی شدن فرد بتواند ویروس واقعی را خنثی کند. درحالیکه mRNA مصنوعی به کار رفته در واکسن مادهی ژنتیکی است، به نسل بعد منتقل نمیشود.
واکسنهای mRNA از مزیت فرایندی که سلولها از آن برای ساخت پروتئینها استفاده میکند، بهره میبرند: سلولها از DNA بهعنوان الگویی برای ساخت مولکولهای RNA پیامرسان استفاده میکنند که سپس برای ساخت پروتئینهای ترجمه میشوند. واکسن mRNA از رشتهای از mRNA تشکیل میشود که حاوی کد آنتیژن خاصی از بیماری است. وقتی رشتهی mRNA موجود در واکسن وارد سلولهای بدن شد، سلولها از این اطلاعات ژنتیکی برای تولید آنتیژن استفاده میکنند. سپس این آنتیژن روی سطح سلول نمایان میشود و در آنجا بهوسیلهی سیستم ایمنی شناسایی میشود.
البته واکسن mRNA فقط حاوی نسخهای مصنوعی از RNA است که ویروس از آن برای ساخت پروتئین استفاده میکند. و حاوی اطلاعات ژنتیکی کافی برای تولید پروتئینهای ویروسی نیست: فقط به آن اندازه که سیستم ایمنی را فریب دهد تا فکر کند ویروس وجود دارد تا برای تولید آنتیبادیها که پروتئینهایی هستند که بهطور خاص برای مبارزه با یک ویروس ساخته میشوند، دست به کار شود.
واکسنهای رایج مانند واکسنهای آنفلوانزا یا سرخک ازطریق تزریق مقادیر اندکی از ویروس به فرد، سیستم ایمنی را فعال میکنند. واکسنها ممکن است شامل اشکال ضعیفشده ویروس یا ویروسهای غیرفعال باشند. در موارد بسیار نادر، با وجود بهترین تلاشها، ویروس غیرفعال نمیشود یا دوز ضعیفشده آنقدر قوی است که برخی افراد را بیمار میکند. واکسنهای mRNA این نگرانی را ندارند، زیرا دارای ویروسی نیستند.
ضعف دیگر واکسنهای سنتی آن است که ساخت آنها خیلی طول میکشد. دانشمندان برای ساخت یک واکسن معمولا شکل ضعیفشدهی ویروس را در تخممرغ پرورش میدهند و آزمایش میکنند که کدام قسمتهای ویروس بهطور موفقیتآمیزی موجب ایجاد آنتیبادیها میشود. این فرایند درمورد واکسن سالانه آنفلوانزا حتی وقتی دانشمندان از قبل نحوهی ساخت این واکسنها و سویهی غالب ویروس را در هر سال میشناسند، ممکن است ۴ تا ۶ ماه طول بکشد. درمورد ویروس جدید، فرایند ساخت واکسن میتواند چندین سال یا حتی چند دهه طول بکشد.
مزیت RNA آن است که ساخت واکس جدید واقعا چند روز بیشتر طول نمیکشد. وقتی پژوهشگران mRNA را تعیین کنند که موجب میشود ویروس موردنظر پروتئینهای خود را بسازد، میتوانند RNA مصنوعی را بسازند که پایهی واکسن جدید میشود. دانشمندان از آنزیمهای انتخابی خاص برای تحریک تولید این mRNA مصنوعی استفاده میکنند و سپس mRNA را درون پوششهای محافظی قرار میدهند تا از تخریب آن جلوگیری شود.
واکسن های mRNA چگونه تولید و تجویز میشوند؟
یک مزیت مهم واکسنهای RNA آن است که RNA را میتوان در آزمایشگاه با استفاده از یک الگوی DNA و به کمک موادی تولید کرد که بهراحتی دردسترس هستند و نسبتبه روشهای تولید واکسنهای متداول که به استفاده از تخممرغ یا سلولهای پستانداران نیاز دارند، ارزانتر و سریعتر هستند.
واکسنهای RNA را میتوان به روشهای مختلفی به بدن رساند: ازطریق تزریقهای سرنگ با سوزن یا بدون سوزن به پوست، ازطریق تزریق به خون، عضله، گره لنفی یا مستقیما به ارگان مدنظر یا ازطریق اسپری بینی. مسیر بهینه برای تحویل واکسن هنوز مشخص نیست. فرایند دقیق تولید و تحویل واکسنهای RNA بسته به نوع آنها متفاوت است.
مزایای واکسن های mRNA
مزایای واکسنهای mRNA نسبتبه رویکردهای رایج عبارتاند از:
ایمنی: واکسنهای RNA با استفاده از ذرات پاتوژن یا پاتوژن غیرفعال ساخته نمیشوند، بنابراین عفونی نیستند. رشته RNA خود را وارد ژنوم میزبان نمیکند و RNA موجود در واکسن پس از ساخت پروتئین تخریب میشود.
کارآیی: نتایج کارآزماییهای بالینی اولیه نشان میدهد این واکسنها پاسخ ایمنی قابل اعتمادی را ایجاد میکنند و افراد سالم بهخوبی آنها را تحمل میکنند و عوارض جانبی کمی دارند.
تولید: این نوع واکسنها میتوانند با سرعت بیشتری در آزمایشگاه و در فرایندی که میتواند استانداردسازی شود، تولید شوند که پاسخگویی در برابر شیوعهای نوظهور را سرعت میبخشد.
چرا ساختن واکسن mRNA خیلی سریع انجام میشود؟
ساخت واکسنهای سنتی گرچه بهخوبی مطالعه شده است، بسیار وقتگیر است و نمیتواند فورا در برابر دنیاگیریهای جدید مانند کووید ۱۹ پاسخگو باشد. برای مثال، درمورد آنفلوانزای فصلی از زمان شناسایی سویههای در گردش آنفلوانزا تا تولید واکسن حدود شش ماه طول میکشد.
ویروس کاندیدای واکسن آنفلوانزا بهمدت حدود سه هفته رشد داده میشود تا ویروس ترکیبی را تولید کند که خطر کمتری دارد و بهتر میتواند در تخممرغ رشد کند. سپس ویروس ترکیبی به تعداد زیادی تخممرغ بارور تزریق میشود و برای ایجاد نسخههای بیشتر برای چند هفته در انکوباتور قرار داده میشود. سپس مایع حاوی ویروس از تخممرغها برداشته میشود و ویروسها غیرفعال شده و پروتتئینهای ویروسی طی چند روز تخلیص میشود. واکسنهای mRNA میتوانند بر موانع ساخت واکسنهای رایج مانند تولید ویروسهای غیرعفونی یا تولید پروتئینهای ویروسی در سطوح خلوص موردنیاز پزشکی غلبه کنند.
واکسنهای mRNA بسیاری از مراحل تولید را حذف میکنند زیرا بهجای تزریق پروتئینهای ویروسی، بدن از دستورالعملهای موجود در واکسن برای ساخت پروتئینهای ویروس استفاده میکند. همچنین، مولکولهای mRNA نسبتبه پروتئینها بسیار سادهتر هستند و نیز mRNA بهجای سنتز بیولوژیکی ازطریق شیمیایی تولید میشود، بنابراین طراحی مجدد، افزایش مقیاس و تولید انبوه آن نسبتبه واکسنهای سنتی بسیار سریعتر انجام میشود. درواقع، طی چند روز پس از اینکه کد ژنتیکی ویروس SARS-CoV-2 دردسترس قرار گرفت، کد mRNA برای آزمایش واکسن کاندیدا آماده شد.
انواع واکسنهای mRNA
واکسن مبتنی بر mRNA غیرتکثیرشونده: سادهترین نوع واکسن RNA، رشتهای از mRNA است که بستهبندی شده و به بدن تحویل داده میشود و در آنجا سلولها را وادار به ساخت آنتیژن میکند.
واکسن مبتنی بر mRNA خودتکثیرشونده در بدن: رشته mRNA –پاتوژن با رشتههای RNA اضافی بستهبندی میشود تا اطمینان حاصل شود که وقتی واکسن وارد سلول شد، عمل نسخهبرداری از آن انجام خواهد شد. این بدان معنا است که مقادیر بیشتری از آنتیژن از مقدار کمتری واکسن ساخته میشود و به اطمینان از پاسخ ایمنی قویتر کمک میکند.
واکسنهای mRNA غیرتکثیرشونده سلول دندریتیک آزمایشگاهی: سلولهای دندریتیک، سلولهای ایمنی هستند که میتوانند آنتیژنها را روی سطح سلول خود به انواع دیگر سلولهای ایمنی نشان دهند تا به تحریک پاسخ ایمنی کمک کنند. این سلولها از خون بیمار استخراج میشوند، با واکسن RNA ترانسفکت میشوند و سپس برای ایجاد واکنش ایمنی به بیمار برگردانده میشوند (ترانسفکشن: فرایند وارد کردن DNA خارجی به سلولهای یوکاریوتی).
استفاده از واکسنهای mRNA درزمینهی سلامت انسان
فعالترین زمینههای پژوهش درمورد واکسن های mRNA در بیماریهای عفونی و سرطان است که برخی پژوهشها به کارآزماییهای بالینی مراحل اولیه نیز رسیده است. پژوهش درزمینهی استفاده از واکسنهای RNA برای درمان آلرژی در مراحل اولیه قرار دارد.
کاربرد واکسنهای mRNA برای پیشگیری از بیماریهای عفونی
پژوهشگران با استفاده از رویکردهای مرسوم تلاش زیادی کردهاند تا واکسنهای موثری علیه تعدادی از پاتوژنها خصوصا ویروسهای مسبب عفونتهای حاد (آنفلوانزا، ابولا و زیکا) و عفونتهای مزمن (HIV نوع یک، ویروس هرپس سیمپلکس) بسازند. واکسنهای mRNA بهعنوان راهی برای تولید سریعتر و ارزانتر واکسنهایی برای این بیماریها خصوصا در پاسخ به شیوعهای نوظهور درحال بررسی هستند. کارآزماییهای بالینی درمورد واکسنهای mRNA برای آنفلوانزا، سیتومگالوویروس، HIV-1، هاری و زیکا انجامشده یا درحال انجام است.
مطالعهی موردی: در مطالعهای که در سال ۲۰۱۶ منتشر شد، استفاده از واکسنهای RNA خودتکثیرشونده قابل برنامهریزی برای طیف وسیعی از بیماریهای عفونی ازجمله ویروس ابولا، آنفلوانزای H1N1 و توکسوپلاسما گوندی مورد بررسی قرار گرفت و نتایج حاکی از مؤثر بودن آن روی موشها بود.
این واکسنها میتوانند طی حدود یک هفته تولید شوند و در برابر طیف وسیعی از عفونتها عمل میکنند که نشاندهندهی پتانسیل این نوع واکسنها در پاسخ سریع در برابر شیوع بیماریها است.
استفاده از واکسنهای mRNA بهعنوان واکسنهای سرطان
واکسنهای سرطان نوعی ایمنیدرمانی هستند که در آن واکسن سیستم ایمنی را وادار میکند تا سرطان را مورد هدف قرار دهد. واکسنهای سلول دندریتیک و نیز واکسنهای شخصیشده سرطان که توالی RNA موجود در واکسن برای رمزگذاری آنتیژنهای خاص سرطان طراحی میشود، درحال بررسی هستند. براساس فهرست clinicaltrials.gov، بیش از ۵۰ کارآزمایی بالینی درزمینهی واکسنهای RNA در انواعی از سرطانها ازجمله سرطانهای خون، ملانوم، سرطان مغز (گلیوبلاستوم) و سرطان پروستات درحال انجام است.
مطالعهی موردی: پژوهشگران ژنوم تومورهای بیماران مبتلا به ملانوم را تعیین توالی کردند (۲۰۱۷). آنها رشتههای RNA کدکنندهی پروتئینهای جهشیافته خاص سرطان بیماران را ساختند که میتوانستند پاسخ ایمنی ایجاد کنند و آنها را به واکسنهای خاص بیمار تبدیل کردند. هشت نفر از سیزده نفری که واکسن را دریافت کردند، تا دو سال بعد همچنان بدون تومور بودند.
چالشهای مهم واکسنهای mRNA
فناوری mRNA جدید نیست. مدتها قبل (سال ۱۹۹۰) نشان داده شد که وقتی mRNA مصنوعی به حیوانی تزریق میشود، سلولها میتوانند پروتئین موردنظر را تولید کنند. اما پیشرفت در این زمینه کند بود. علت آن است که mRNA نهتنها ناپایدار است و به اجزای کوچکتر شکسته میشود، بلکه بهراحتی نیز بهوسیلهی دفاع ایمنی بدن تخریب میشود. اما از سال ۲۰۰۵ پژوهشگران متوجه شدند که چگونه میتوان mRNA را تثبیت کرد و آن را در ذرات کوچکی قرار دادند تا بهعنوان واکسن به بدن رسانده شود. انتظار میرود واکسنهای mRNA کووید ۱۹ اولین واکسنهایی باشند که از این فناوری استفاده میکنند و سازمان غذا و دارو آنها را تأیید میکند. روشهای ساخت واکسنهای mRNA میتواند بسیار کارآمد باشد. اگرچه چالشهای فنی وجود دارد که برای اطمینان از عملکرد مناسب این واکسنها باید بر آنها غلبه کرد:
اثرات ناخواسته: رشتهی mRNA موجود در واکسن ممکن است موجب ایجاد پاسخ ایمنی ناخواستهای شود. برای به حداقل رساندن این احتمال، توالیهای mRNA موجود در واکسن به نحوی طراحی میشوند تا شبیه توالیهای تولیدشده بهوسیلهی سلولهای پستانداران بهنظر برسند.
تحویل: تحویل کارآمد واکسن به سلولها چالشبرانگیز است، زیرا RNA آزاد در بدن سریعا تخریب میشود. برای حل این مشکل، رشته RNA در مولکول بزرگتری گنجانده میشود که به پایداری آن کمک میکند یا در ذرات یا لیپوزومها بستهبندی میشود.
ذخیرهسازی: بسیاری از واکسنهای RNA نظیر واکسنهای معمولی باید منجمد شده یا در دمای سرد نگهداری شوند. پژوهشهایی درزمینهی تولید قابل اطمینان واکسنهایی که به نگهداری در دمای بسیار پایین نیاز نداشته باشند، درحال انجام است تا این نوع واکسنها برای استفاده در مناطق فاقد تجهیزات لازم برای نگهداری، مناسبتر شود.
چرا mRNA را باید فوق سرد نگه داشت؟
مهمترین چالش ساخت واکسن mRNA ناپایداری ذاتی آن است زیرا احتمال تجزیهی آن در دماهای بالاتر از دمای انجماد بالا است. اصلاح واحدهای سازندهی mRNA و ساخت ذراتی که بتوانند بهطور نسبتا ایمن اطراف آن را بگیرند، به کاندیداهای واکسن mRNA کمک کرده است. اما این گروه جدید از واکسنها برای توزیع و مصرف به شرایط انجماد بیسابقهای نیاز دارند.
دمای مطلوب ذخیرهسازی واکسن mRNA شرکت فایزر و بیوانتک منفی ۷۰ درجهی سانتیگراد است و در دمای معمولی یخچال که کمی بالاتر از انجماد است، طی حدود ۵ روز تخریب میشود. فایزر درحال ساخت کانتینرهای حملونقل با استفاده از یخ خشک برای حل محدودیتهای جابهجایی آنها است. درمقابل، مدرنا ادعا میکند واکسن این شرکت میتواند تا ۶ ماه در دماهای بیشتر فریزرهای خانگی یا پزشکی نگهداری شود. مدرنا همچنین مدعی است که واکسنش میتواند در شرایط استاندارد یخچال (۲ تا ۸ درجه سانتیگراد) تا ۳۰ روز پس از ذوب شدن پایدار بماند.



